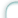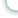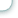Несмотря на применение всех мероприятий, касающихся вопросов онкологической настороженности, у значительной части больных раком гортани (более 70%), поступающих для лечения, наблюдается III и IVстадия заболевания [1,3,4,8]. Оптимальным методом лечения больных при этом является ларингэктомия с проведением до – или послеоперационной лучевой терапии.
Благоприятные исходы ларингэктомии, нередко зависят от устранения осложнений, порой возникающих в послеоперационном периоде. Наиболее частым осложнением после радикальных осложнений по поводу рака гортани являются местные осложнения. Чаще всего среди них встречается несостоятельность швов глотки с последующим нагноением раны, которое приводит к образованию стойких дефектов глотки и расхождению фиксированных краев кожи и трахеи. Подобные осложнения встречаются после ларингэктомии у 40 и более процентов оперированных. Обычно они не угрожают жизни больных, однако, переносятся ими весьма тяжело. Больные вынуждены длительно питаться через зонд, происходит нарушение нормального акта глотания и сужение трахеостомы, лишающий их возможности свободнодышать без трахеотомической трубки.
Закрытие дефекта глотки после удаления гортани представляет довольно сложную задачу и, в большей степени, зависит от техники наложения швов. Так, среди различных методов ушиваниядефекта глотки одни авторы используют кисетный и полукисетный, другие – механический или непрерывный швы [2,5,6]. Вместе с тем, для устранения нагноения раны ряд авторов при помощи дренажных трубок, введенных через боковые кожные лоскуты, дренируют область совпадения глоточных и кожных швов, а другие авторы – непосредственно через линии разреза дренируют всю операционную рану [6,7].
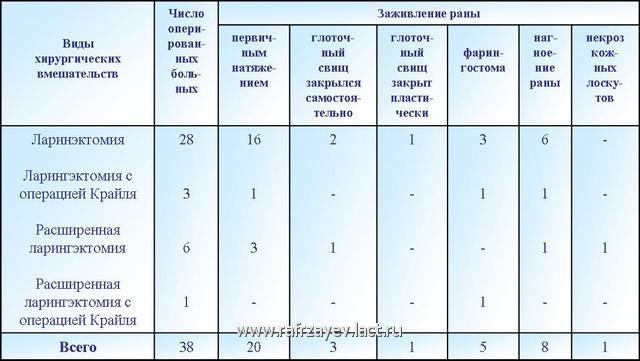
Несмотря на проводимые вышеуказанные мероприятия в послеоперационном периоде у 24,7% больных возникают линейные или боковые свищи, а у 15-16% - фарингостомы [3,6]. В то же время, в результате расхождения фиксированных краев кожи и трахеи большинство оперированных больных становятся хроническими коньюлоносителями [6].
Разработка путей повышения эффективности хирургического вмешательства при IIIи IV стадии рака гортани, может способствовать уменьшению влияния неблагоприятных факторов на заживление раны в послеоперационном периоде.
Под нашим наблюдением находились 38 больных III и IV стадией гортани. Из них мужчин было 36, женщин – 2 (средний возраст 54 года). У 30 (79%) больных имелась III, а у 8 (21%) – IV стадии заболевания. Односторонние регионарные метастазы отмечены у 3 больных раком III и у 1 больного раком IV стадии. У 31 больного при поступлении имелось первичное распространение опухолевого процесса, а у 7 больных – имелись обширные рецидивы после ранее проводимого лучевого лечения. Плоскоклеточный рак с ороговением был у 28 и без ороговения – у 10 больных.
В зависимости от распространения опухолевого процесса больным IIIи IVстадией рака гортани производилась ларинэктомия или она выполнялась в расширенном варианте, при которой, нередко, иссекали боковую стенку глотки, корень языка, часть трахеи, перешеек и долю щитовидной железы. У больных с метастазами на шее, расширеннаяларинэктомия сочеталась с радикальным иссечением клетчатки шеи по Крайлю.
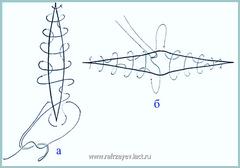
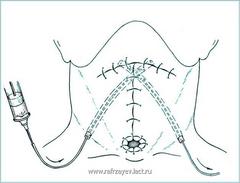
Отличительной особенностью применяемой нами операции являлись модификация завершающего этапа операции, в частности техники ушивания дефекта глотки, и модернизация методики дренирования операционной раны. Так, на завершающем этапе операции вначале на уровне верхней части продольного сегмента глотки производится сквозное прокалываниесвободных краев остаточных боковых стенок глотки. После соединения верхних краев рассеченных стенок глотки при помощи узла на одной из стенок глотки производится сквознойпрокол по направлению кнаружи. Далее, параллельно к краю дефекта производится сквозной наружный стежок вначале на одной, затем на другой стенке глотки. Таким образом, продвигаясь постепенно сверху вниз,накладываются непрерывные швы до нижнего края дефекта глотки. При помощи отдельного непрерывного шва производится окаймление нижнего края дефекта глотки. После затягивания швов и наложения узла завершается ушивание дефекта продольного сегмента глотки (рис.1а).
Следует отметить, что при затягивании непрерывных швов происходит лучшее сворачивание внутрь краев сшиваемой стенки глотки, что в значительной степени предотвращает инфицирование операционной раны отделяемым, исходящим из глотки. Ушивание дефекта поперечного сегмента глотки производится двумя встречными швами, которые на верхнем крае дефекта проходят через валлекулы или толщу тканей области корня языка. Оба шва затягиваются и перевязываются в середине дефекта глотки (рис.1б). Путем наложения отдельных узловых швов сверху (при этом, следует избегать прокалывания слизистой оболочки глотки) производится дополнительное погружение непрерывных швов, что обеспечивает более надежную герметичность глотки.