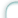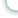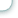При ограниченном раке гортани (I-II стадий) одним из основных методов лечения больных продолжает оставаться лучевая терапия и/или хирургическое вмешательство (различные резекции гортани). Несмотря на успешное применение эндоларингиальной микрохирургии при ограниченном раке гортани и использования при этом различных режущих инструментов (механические, электрохирургические, лазерные, ультразвуковые) для оценки достоинств каждого метода требуется проведение дальнейших научных поисков, а также накоплений достаточного клинического материала с целью создании «идеального скальпеля».
Достаточно убедительных данных о преимуществе того или иного традиционного метода при лечении больных с ограниченным раком гортани отсутствуют, поэтому специалисты нередко исходят из реальных возможностей того лечебного учреждения, в котором находятся больные. Если в публикациях, исходящих из некоторых онкологических учреждений, представлены сведения о высокой эффективности лучевой терапии при ограниченном раке гортани [2, 4, 13], то в оториноларингологических клиниках отдается предпочтение хирургическому вмешательству [5, 6, 8, 14].
В основе выбора метода лечения больных с данной патологией, лежат убедительные данные, свидетельствующие об отсутствии различия между результатами применяемой лучевой терапии и хирургического вмешательства. Так, согласно данным литературы, число 5-летних излечений при резекциях гортани аналогично результатам при лучевом методе, и достигает при I стадии 82-95%, при II – 55-66% [5, 7, 9, 10, 11]. Представленные аргументированные сведения различных авторов устраняют бытующие мнения по относительно преимущества того или иного метода лечения больных с ограниченным раком гортани. В тоже время аргументы, касающейся в пользу лучевой терапии (возможность сохранить функцию гортани) или свидетельствующие о превосходстве хирургического вмешательства (при инфильтративной и смешанной форме роста опухоли) создают немалые трудности для практических врачей в правильном выборе метода лечения больных. Между тем по данным Lawson W. и Som M. [12], рецидив рака гортани I стадии в отдаленные сроки (5 – 25 лет) после лечения чаще наблюдается у больных, которым проводилась лучевая терапия (9%), чем у больных, подвергнутых только хирургическому лечению (3, 9%).
Вопросы обоснованного выбора того или иного метода лечения при раке гортани I-II стадий время от времени продолжают обсуждаться специалистами [1, 3].
Из числа больных раком гортани находившихся под нашим наблюдением (всего 42 больных) у 12 (28,6%) из них имелось ограниченный рак гортани с поражением в основном вестибулярного и складочного отделов органа. Все больные были лицами мужского пола (средний возраст 64 лет).
К обследованию больного приступали после сбора анамнеза: производили наружный осмотр и пальпацию шеи. На следующем этапе обследования производилась ларингоскопия, а в отдельных случаях (при затруднении осмотра гортанных желудочков, подскладочного отдела и фиксированного отдела надгортанника), она дополнялась ларингофиброскопией или компьютерной томографией. Обследование гортани завершалось биопсией опухоли.
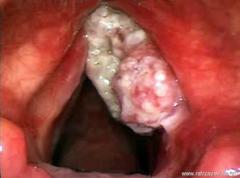
Гистологическое исследование показало, что преобладали плоскоклеточные формы рака, в том числе ороговевающие у 8 больных, неороговевающие у 3, недифференцированный рак у 1.
У 6 больных новообразования имели экзофитную форму роста, у 4 – эндофитную и у 2 – смешанную. Среди 12 больных у 7 диагностировано поражение вестибулярного отдела (у 2 Т1, у 5 Т2), и у 5 – голосового (у 1 Т1, у 4 Т2).
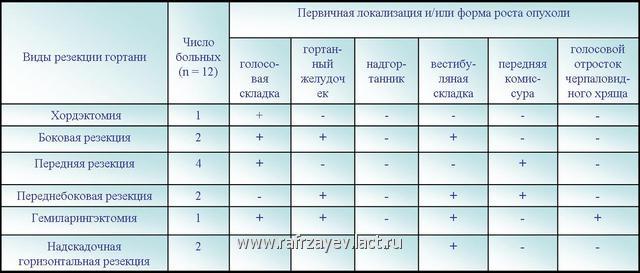
Мы осуществляли почти все виды резекции гортани, которые были разработаны в разное время различными авторами – хордэктомию, боковую, переднюю, переднебоковую, гемиларингэктомию и надскладочную горизонтальную резекцию.
Применение различных видов резекций у больных с ограниченным раком гортани осуществилось нами с учетом общепринятых показаний разработанных на основе определенных закономерностей, зависящих, прежде всего от первичной локализации опухоли и/или от ее распространенности в том или ином отделе органа. Сведения о больных раком I-II стадий (T1-2 No Mo), подвергавшихся различным видам резекции гортани представлены в таблице.